〒891-0114 鹿児島県鹿児島市小松原2丁目2-13
099-260-7300
医療法人浩明会 生駒泌尿器科は、鹿児島市谷山の小松原にある、泌尿器科専門の入院治療が可能な有床診療所です。地域の方々おひとりおひとりに対して、丁寧な診療を心がけています。比較的ゆっくりと診察できる時間帯もありますので、お気軽にお問い合わせください。また、透析室は14床のベッドを備えており、血液透析の患者様を常時受け入れています。患者様それぞれのご希望をお聞きしながら治療をおこなっていますので、ご相談ください。

院長 生駒 道明
鹿児島市小松原に開業して25年目を迎えます。泌尿器科専門クリニックとしてはもちろん、「かかりつけ医」としての役割も意識し、地域の方々に信頼される医療を目指してスタッフ一同努力しております。何でも気軽に相談に来てください。
副院長 山根 隆史
2018年4月より常勤医として勤務しております。大学病院などでの経験を活かし、新しい知見を取り入れながら、それぞれの患者様に相応しい医療を提供できるように頑張りますのでよろしくお願いします。
日本泌尿器科学会・日本透析医学会・日本感染症学会・日本化学療法学会・日本細菌学会・日本環境感染学会・日本癌治療学会・日本臨床腫瘍学会
| ◎ 医師名/院長 生駒 道明(日本泌尿器科学会専門医) | 副院長 山根 隆史(日本泌尿器科学会専門医) |
| ◎ 一般病床/12床 | ◎ 救急医療/在宅当番医制 |
| ◎ 予約/予約不可(原則として、来院順になります) | ◎ マイナンバーカードの医療保険証利用対応の医療機関です |
| 診療科目 | 主な診療内容 |
|---|---|
| 泌尿器科 |
○ 男性の排尿症状(頻尿・排尿困難)、前立腺疾患 ○ 女性の排尿症状(頻尿・尿もれ・過活動膀胱) ○ 尿路感染症、尿路性器がん、尿路結石、血尿など その他(ED、尿道炎など) |
| 人工透析内科 | ○ 血液透析 ○ 慢性腎臓病、腎炎など |
| 診療時間 | 月 | 火 | 水 | 木 | 金 | 土 |
|---|---|---|---|---|---|---|
| 午前9:00~12:00 | ◯ | ◯ | ◯ | ◯ | ◯ | ◯ |
| 午後14:00~17:00 | ◯ | ◯ | ◯ | 休 | ◯ | 休 |
■休診日
日・祝(当番医を除く)
■受 付
午前は12:00、午後は17:00まで
但し土曜日は受付13:30まで
診療時間は14:00までとなります。
カレンダーが表示されない場合は、 Googleカレンダーのページをご覧ください。
年齢を問わず罹りますが、性的活動期の女性に多い病気です。
腸管内の細菌や、外陰部にいる細菌が尿道から入って膀胱粘膜に付着、繁殖すると症状が出現します。通常は菌が入っても膀胱の感染防御機構が働いて膀胱炎にはなりませんが、次の様な要因が重なると膀胱炎になります。
尿を我慢した、疲労、ストレス、体調不良、冷え症、1日の尿回数が少ない、など。
排尿時痛・違和感、頻尿、残尿感、下腹部痛、血尿、膿尿(白く濁っている)、など。
尿検査と尿の細菌培養検査が必要です。
顕微鏡にて白血球(炎症細胞)や細菌の増加が確認でき、症状が伴えば膀胱炎と診断します。
細菌の種類と抗生物質の効き具合を確認します。結果は3-4日かかります。
主な細菌は、腸管内に存在する大腸菌(約85%)、腸球菌、肺炎桿菌や、皮膚・粘膜にいるブドウ球菌、連鎖球菌などがよく見られます。
菌量が少ない場合には、原因菌がわからないこともあります。
必要に応じて腎臓、膀胱に異常がないか確認します。
膀胱炎の治りが悪いとき、血尿が強い場合は、超音波検査や膀胱鏡検査を行い、他の病気が隠れていないかどうか検査が必要です。
抗生物質内服3~7日間。注射は必要ありません。
通常1~2日間で症状はよくなり、3~7日間の治療で治癒します。
症状がよくなっても、もう一度尿検査を行って治癒を確認することが必要です。菌の種類によっては抗生剤が効き辛いこともあり、薬の種類を変えることもあります。最近は通常の大腸菌でも2割くらいの耐性菌が報告されています。
治療期間:初回と2回目の来院で済むことがほとんどです。
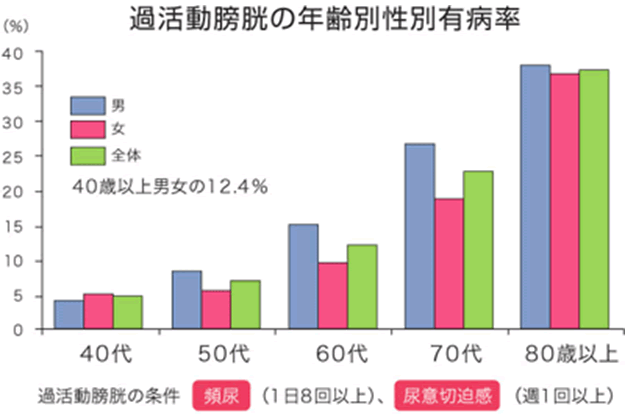
過活動膀胱は蓄尿(尿を溜める)という膀胱機能の障害です。
膀胱が過敏になっていて過剰に反応して尿を出そうとするため、尿を溜めて我慢することが難しくなります。
老若男女問わず発症し、年齢と共に多くなってきます。
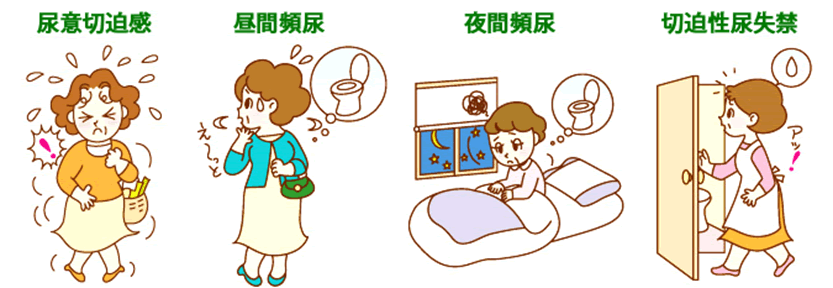
頻繁にトイレに行く。
1日8回以上。あるいは2時間以上持たない。
トイレに行っても尿はあまり出ない。
急に尿意をもよおして我慢出来なくなる。慌ててトイレに駆け込む。
一旦尿意が気になり始めると我慢できなくなる。
間に合わなくて漏れてしまう。漏れる量はほんの少しのことが多い。
歯磨きをしている時、手洗いや炊事で冷たい水をさわった時、散歩中、運転中、夜中尿意で目覚めた時など
特発性(原因不明)が一番多い。(約80%以上):ストレスなども。
膀胱が加齢と伴に広がりが悪くなる。
前立腺肥大症など前立腺疾患があると膀胱の刺激症状が強くなる。
脳や神経の病気:脳梗塞、パーキンソン病、脊柱管狭窄症など
糖尿病など
症状(尿意切迫感と頻尿)で判断します。
問診票を使います。
過活動膀胱症状スコア(OABSS)(225KB/PDF)
血尿や尿路感染がないか確認します。
腎臓、膀胱、前立腺を観察し、結石、腫瘍、残尿などの有無を確認します。
尿を我慢する練習。
飲酒やカフェイン摂取の制限、ダイエット、睡眠の質の確認
抗コリン薬、β刺激薬、漢方薬など
若い方は治療で治ることが多いです。
年配の方は膀胱の加齢変化が加わっているので治りにくいこともありますが、ある程度生活習慣の改善や投薬で良くなる事も多いです。
前立腺肥大症による過活動膀胱の症状がある方は、前立腺肥大症の薬物治療や手術をすると症状が良くなることがあります。
若い世代(特に30-40歳代)にも多い前立腺の病気です。
前立腺炎とは前立腺の中で炎症が生じた状態で、細菌が前立腺に付いて起きる「細菌性前立腺炎」と細菌がない「非細菌性前立腺炎」 がありますが、非細菌性前立腺炎の方が多く見られます。
慢性的に炎症が起こるので熱はなく症状も比較的軽いことが多いので、前立腺炎とは気付かないこともあります。
長時間のデスクワーク、長時間の乗り物での移動、自動車の運転、自転車・バイクなどによるサドルでの会陰部の圧迫、前立腺の機械的刺激が大きな要因です。
疲労、睡眠不足、ストレス、飲酒、冷えなどによる体の抵抗力低下もリスクファクターです。
下半身に様々な症状が現れます。前立腺とは関係ないように思われる部位にも症状が出ることがあります。
頻尿、残尿感、尿の勢いが弱い、排尿後尿が漏れてくる、排尿痛、尿道の違和感
下腹部、足の付け根、会陰部(肛門の前)、腰部の鈍痛、違和感、不快感
睾丸の鈍痛や不快感。陰のうの痒み。下肢(特に太もも)の違和感、しびれ感。勃起障害(ED)の原因になることもあります。
腹部超音波検査と、肛門から指を入れて前立腺を診察し(直腸診)、前立腺に痛みがあれば前立腺炎と診断します。正常の方は前立腺に痛みはありません。尿検査で尿に白血球(炎症細胞)の有無を、尿細菌培養検査で細菌の有無を確認します。
最近はクラミジア(性感染症)による前立腺炎も見つかっていますので、性行為があった場合は尿のクラミジア検査を追加します。
前立腺に痛みがあっても尿検査で異常がないこともありますが、慢性前立腺炎(慢性骨盤内疼痛症候群)として治療を進めます。
抗生物質、植物製剤(セルニルトン)、漢方薬などで治療します。通常2-4週間で症状は軽快しますが、症状が完全に取れなくて長期間(数ヶ月単位)の治療が必要になることもあります。治癒・再燃を繰り返すこともあるので、日頃から日常生活について注意することが必要です。
排尿困難(尿がスムースに出ない)がある場合は前立腺部の尿道抵抗を取るα1ブロッカーを使うこともあります。
長時間のデスクワークや車の運転の時は、1-2時間毎に席を立つ、車から降りる。
自転車、バイクは最もリスクが高いのでなるべく避ける。
疲れやストレスを貯めないように。
飲酒は控える。特に症状がある時は禁酒が必要。
下半身を冷やさないように気をつける。風呂などで温まると症状が改善することがある。
性感染症に注意。性行為後の症状(潜伏期間は1日~3週間)が気になる時は受診が必要です。
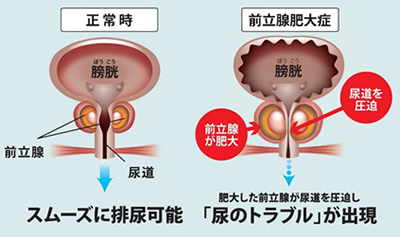
前立腺肥大症は、加齢などの何らかの原因で前立腺の細胞の数が増えたため、前立腺が肥大する病気です。加齢とともに罹患しやすくなり、55歳以上の中高年男性では、5人に1人が前立腺肥大症とも言われています。
前立腺はクルミ大の大きさで膀胱のすぐ下に位置し、膀胱から出た尿道を取り囲んでいる男性特有の生殖器(前立腺液を分泌し、精子を活性化する働きがある)です。
前立腺が肥大する原因は、はっきりとは解明されていませんが、年齢を重ねるにしたがって割合が増えることから、加齢が主な原因であると考えられます。
また、男性ホルモン(テストステロン)が影響している可能性が高いとも指摘されています。
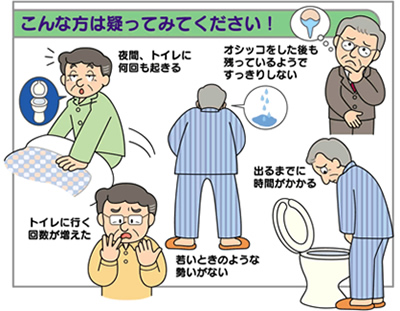
前立腺肥大症になると、前立腺に取り囲まれた部分の尿道が圧迫されて狭くなり、さまざまな排尿・蓄尿障害が出現します。
排尿障害の代表的なものに排尿困難があります。排尿困難になると、尿意をもよおしてもなかなか尿が出てこなくなります。また、膀胱に溜まった尿をすべて排尿しきれず、尿がまだ残っている感覚になる残尿感、尿が出る勢いが弱い尿勢低下、放尿が途中で途切れてしまう尿線途絶、排尿が終わったあとに尿がダラダラと漏れて下着を汚してしまう溢流性尿失禁があります。
蓄尿症状では、主に頻尿があり、健康な成人男性は1日に6~7回くらい排尿しますが、1日に8回以上の排尿が頻尿の目安になります。また、夜寝ているときに2回以上、尿意をもよおしてトイレに起きることを夜間頻尿と言います。そのほかに、尿意をもよおしてからトイレに行く間に尿を漏らしそうになる尿意切迫感、実際に漏らしてしまう切迫性尿失禁などがあります。
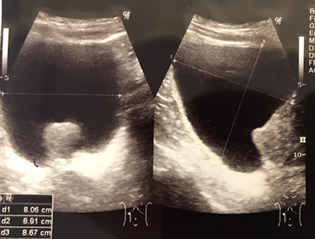
前立腺の大きさを超音波検査で測定します。正常な前立腺の大きさは20ml以下ですので、それ以上の大きさであると前立腺肥大症の疑いがあります。大きくなると左図のように膀胱内に前立腺が突出してくる場合もあります。その他に、勢いよく排尿できているかを調べるために尿流量検査なども行います。
また、前立腺肥大症と前立腺がんの鑑別のため、PSA検査と呼ばれる血液検査も行います。
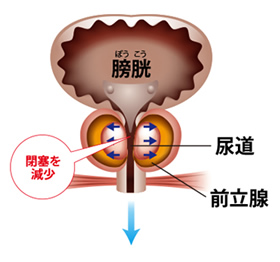
治療には行動療法・薬物療法・手術療法などがあります。行動療法には、肥満者の体重減少、飲酒やコーヒー、緑茶などのアルコール、カフェインの制限、禁煙などがあります。
薬物療法には、尿道の閉塞を解除する働きのあるα-ブロッカー、PDE5阻害薬と呼ばれる薬、前立腺自体を縮小させる薬(治療前と治療後を比較すると30%前立腺を小さくすることができます)などがあります。
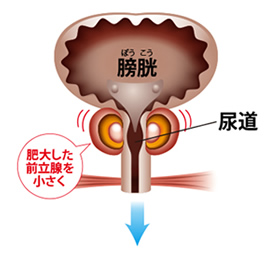
薬物療法でコントロール不良の場合は、手術療法(経尿道的手術)などを行います。前立腺肥大症と過活動膀胱の両者を合併している方も多くみられます。その場合は両者を並行して治療を進めていきます。
慢性腎臓病(chronic kidney disease:CKD)は、慢性に経過するすべての腎臓病を指し、自覚症状のないまま、徐々に腎機能が低下していく病気です。
次の(1)、(2)が3か月以上持続した状態のことを言います。
CKDは様々な原因によって起こりますが、近年は中でも「糖尿病」「高血圧」などの生活習慣病によるCKDが増えています。
CKDは、初期には自覚症状がありません。吐き気、体がだるい、骨粗しょう症、高血圧、貧血、むくみ、食欲不振などの症状が現れた時には、病状が進行していることがあります。
重症化すると、人工透析や腎移植が必要になります。また、CKDになると、心筋梗塞や脳卒中の発症率も高まると言われています。
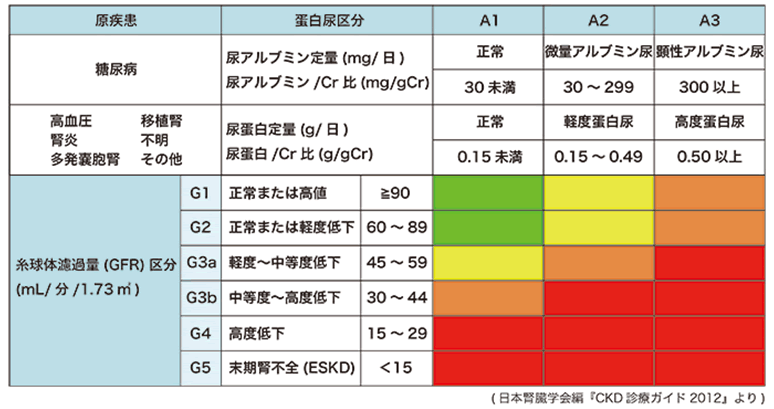
重症度は、表のように糸球体濾過量(GFR)、蛋白尿区分による分類で評価します。緑の部分が正常域で、黄→橙→赤の順に死亡、尿毒症、心臓血管病の危険が上昇します。全国で約1330万人(成人の8人に1人)がCKDの疑いがあると言われており、「新たな国民病」と言われるほど身近な病気です。
慢性腎臓病(CKD)は初期には自覚症状がほとんどありません。進行すると、倦怠感、浮腫、貧血、呼吸苦などが出現します。早期発見には尿検査が有効な方法です。
定期的な健診や、かかりつけ医での尿検査で、蛋白尿(+)を指摘された時は、専門医を受診し、腹部エコー検査、採血、検尿などで腎臓病の有無や、進行具合を評価することが大切です。
一旦、悪くなってしまった腎臓を回復させるのは困難ですが、早期に診断し早期に適切な治療(減塩や蛋白制限などの食事指導、血圧や血糖のコントロールなど)を行うことにより、CKDの進行を抑えることができます。
(危険因子・・・糖尿病、高血圧、肥満、喫煙、高脂血症、高尿酸血症、大量飲酒など)


現在募集しておりません。
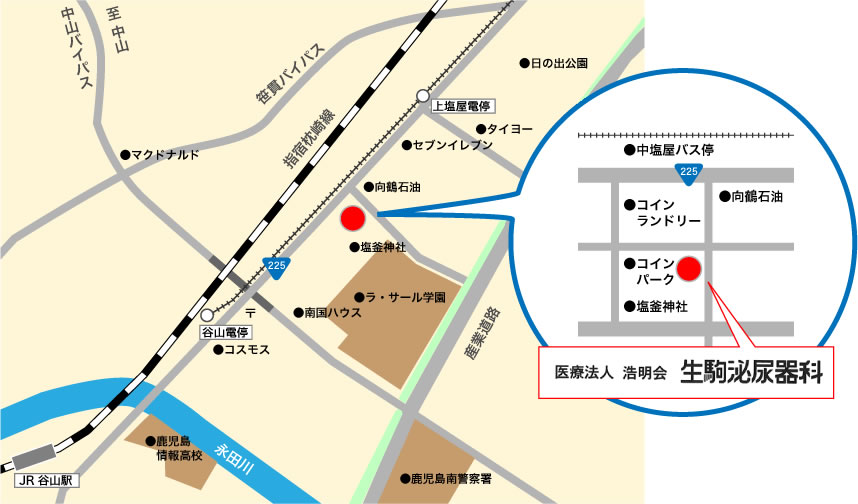 〒891-0114
〒891-0114